Fran Calvo, Departament de Pedagogia, Institut de Recerca sobre Qualitat de Vida, Universitat de Girona
Oriol Turró-Garriga, Grup de recerca sobre Envelliment, Discapacitat i Salud, Institut d’Investigació Biomèdica de Girona [IdIBGi]
Xavier Solench-Arco, Grup de recerca en Ciències Socials Aplicades [CISA], Universitat de Girona
Andrés Lorenzo-Aparicio, Grup de Recerca i Innovació en Treball Social, Universitat de Barcelona
En el presente estudio se analiza la percepción de distintos profesionales especialistas en el fenómeno del sinhogarismo, sobre la situación en las instituciones especializadas, durante las primeras semanas del estado de alarma consecuencia de la pandemia del COVID-19. El método empleado fue el análisis cualitativo de contenido temático. Se creó un cuestionario en línea ad hoc, con preguntas abiertas sobre la percepción de la gestión de la crisis del COVID-19 en los dispositivos dirigidos a personas en situación de sin-hogar. Se reclutó una muestra de 202 participantes, profesionales de la educación social, el trabajo social, la integración social y la psicología, de prácticamente todas las comunidades autónomas del estado español. Las principales conclusiones indican que los servicios tuvieron muchas dificultades para adaptarse a la situación de confinamiento, las cuales repercutieron especialmente en la salud mental de los y las profesionales. Las personas sin-hogar con problemas de salud mental y/o adicciones, especialmente aquellas que fueron confinadas en macroinstalaciones temporales, fueron las que sufrieron más dificultades. Los recursos residenciales de tamaño reducido, que limitaron su acceso y se confinaron, tuvieron más facilidad para gestionar la situación. El manuscrito finaliza con una recopilación de recomendaciones de las personas participantes, a tener en cuenta en caso de futuros rebrotes o epidemias que influyan en esta población.
In this study it was analysed the perception of different professionals working with persons experiencing homeless, specifically about the situation of homelessness institutions during the first weeks of the state of alarm as a consequence of the COVID-19 pandemic. The method employed was a qualitative analysis of thematic content. An ad hoc online questionary was designed including open questions about the perception of professionals about the management of the COVID-19 crisis in the services addressed to homeless people. A sample of 202 participants of almost all the autonomic communities of Spain was recruited (professionals of social education, social work, social integration and psychology). Main conclusions indicated that homelessness services had a lot of difficulties to adapt their circumstances to the confinement requirements. These circumstances influenced in the mental health of the professionals specially. Persons experiencing homelessness with mental health or addictions problems were persons that suffered more difficulties (highlighting situations of sheltering in temporary macro institutions as pavilions). Residential resources that limited the access of people and confine them, had less difficulties to manage the situation. A recapitulation of recommendations of the participants was included at the end of the paper just in case future epidemic situations could influence in these population.
El sábado 14 de marzo de 2020 el Gobierno de España decretó el Estado de Alarma para tratar de contener la propagación del coronavirus SARS-CoV-2, más conocido como COVID-19 (Gorbalenya et al., 2020). La principal medida fue la restricción de la libertad de circulación y la obligatoriedad de confinamiento de personas en el propio domicilio (BOE, 2020). El confinamiento pero, evidenciaba aún una mayor complejidad en aquellas personas sin ningún domicilio en el que confinarse, o que vivían en hogares inseguros o inadecuados o los que dependían de las instituciones; las personas en situación de sinhogarismo (PSH) (Busch-Geertsema et al., 2016).
La atención a estas personas durante una crisis sanitaria y social como la provocada por el COVID-19 fue todo un reto, ya que existen multitud de factores de riesgo de contagio y vulnerabilidad. Factores como vivir congregado en entornos institucionales (albergues de pernocta donde las habitaciones no suelen ser individuales o comedores sociales) o en zonas de barracas o construcciones temporales apartadas de los centros de las ciudades, edificios abandonados o casas ocupadas masificadas. Esta realidad ha aumentado notablemente durante la última década, especialmente en las áreas metropolitanas de las principales ciudades españolas, llegándose a sextuplicar en algunas de ellas (Calvo et al., 2018).

La mayoría de municipios, como primera instancia de la Administración, iniciaron propuestas para tratar de atender las necesidades de las personas en situación de sinhogarismo, especialmente las de aquellas que vivían en el espacio público o en instituciones específicas de pernocta pero forzadas a pasar el resto del día en la calle (en situaciones de deambulación forzada en espacios recientemente bloqueados). Además, modificaron los servicios específicos de atención para adecuarlos al estado de alarma. En las ciudades, una de las opciones fue la de crear macro-instalaciones con servicios de higiene y pernocta para su confinamiento. Esta propuesta para tratar de evitar el contagio en macro-instalaciones fue muy frecuente en medianas y grandes ciudades.
La atención a las personas en algún tipo de situación de sinhogarismo durante el estado de alarma ha evidenciado la complejidad en la gestión de los recursos y de los profesionales, además de la falta de los mismos para tal situación. El objetivo del presente estudio fue conocer la situación de las personas sin hogar respecto a las medidas, prestaciones y recursos excepcionales o la adaptación de estos, tras el decreto del estado de alarma consecuencia de la pandemia del COVID-19. El propósito fue obtener información de primera mano de las personas que habían intervenido directamente en las instituciones prestadoras de servicios específicos dirigidos a mejorar la calidad de vida de PSH, y analizar la gestión del fenómeno que se había llevado a cabo en España.
Estudio cualitativo de enfoque fenomenológico-descriptivo a través del análisis de contenido temático de las informaciones aportadas por un conjunto de profesionales de la intervención directa seleccionados mediante muestreo no probabilístico, por conveniencia, adecuado para estudios de percepción de profesionales especializados en un ámbito (Etikan, 2016).
El equipo de investigadores se adscribe en el registro de los ámbitos de la psicología, el trabajo social y la educación social (dos de ellos doctorados en psicología). A la vez, cuentan con experiencia de intervención directa en sinhogarismo, conocimientos de recursos asistenciales y en el ámbito de la investigación o docencia
Para acceder a las personas participantes, inicialmente, se contactó con investigadores/as en materia de sinhogarismo de diferentes universidades españolas y con responsables de empresas prestadoras de servicios. A través de listas de correo electrónico de servicios, de grupos de trabajo y de profesionales en redes sociales y servicios, se envió un cuestionario anónimo, confidencial y voluntario que los profesionales completaron.
Este cuestionario con 17 preguntas abiertas y semi-abiertas fue confeccionado ad hoc durante las dos últimas semanas de marzo, mediante consenso entre los investigadores. Posteriormente se adecuó al formato de formulario online, para distribuirlo entre las personas participantes potenciales, y estuvo abierto del día 2 al 17 de abril.
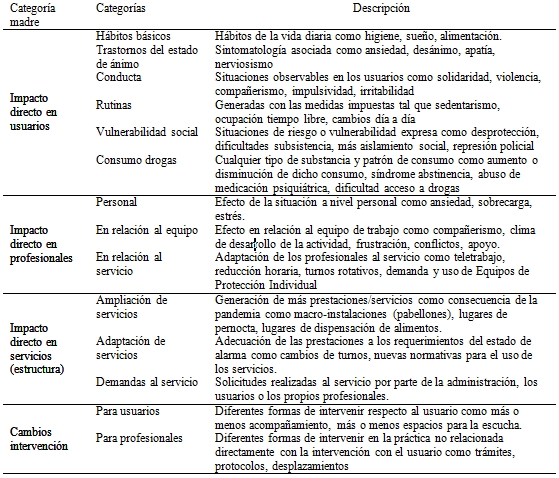
El análisis de contenido temático permitió que fueran identificados, organizados y analizados una serie de patrones (temas) por medio de una lectura al detalle y posterior relectura, llevada a cabo por el equipo de investigación (Braun & Clarke, 2006). Este método de trabajo permitió identificar referencias cruzadas entre los temas que se compararon con la totalidad de las unidades de análisis, conformando una lista de códigos y temas gradualmente hasta que el equipo de investigación llegó a un acuerdo final (Alhojailan, 2012). Estos códigos y temas se muestran en la Tabla 1.
El apartado de resultados incluye citas literales de las personas profesionales en el estudio con un código de participante al final de cada una de ellas (P000).
El presente estudio ha sido elaborado siguiendo las directrices de la American Psychological Association para estudios cualitativos (Levitt et al., 2018). Esta investigación ha estado sujeta a las normas éticas recogidas en la Declaración de Helsinki. Las personas participantes fueron informadas por escrito de los objetivos del estudio, su carácter voluntario y dieron su consentimiento por escrito para que los datos obtenidos pudieran ser empleados para la investigación, siempre respetando su confidencialidad y anonimato.
Las principales limitaciones del estudio son relativas al tiempo y al acceso a la información. En este sentido, no ha sido posible ampliar temporalmente el estudio debido a los cambios que se iban produciendo durante el decretado estado de alarma, puesto que podían alterar sustancialmente el contexto. Por otra parte, el trabajo de campo se ha limitado al uso de herramientas online, ante la imposibilidad de realizar desplazamientos por motivos de seguridad. Es por los mismos motivos que no se ha podido incorporar la voz de las personas sin hogar; limitándonos a recoger la información directamente de profesionales y voluntarios/as.
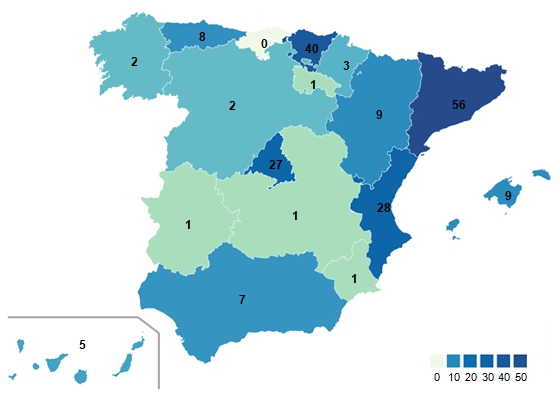
El estudio contó con las respuestas de 210 profesionales de distintos servicios especializados en la atención a PSH: profesionales de albergues, centros de acogida, comedores sociales, centros especializados en salud mental y adicciones, etcétera. Tras la depuración de los resultados, el número definitivo de participantes fue de 202 (Ver Gráfico 1).
Gráfico 1. Distribución geográfica de participantes. Elaboración propia
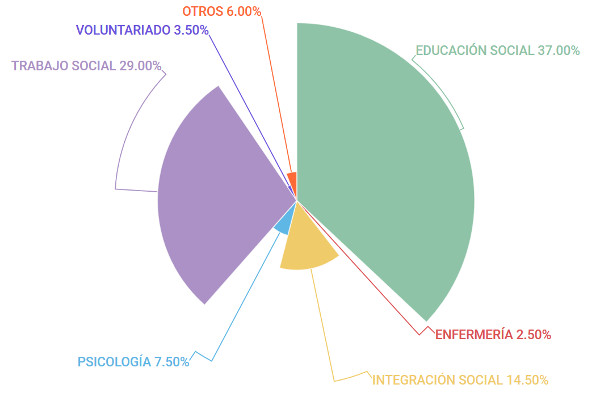
El perfil profesional de las personas participantes fue mayoritariamente de educación social y trabajo social (37% y 29%, respectivamente). Las demás profesiones y su distribución se describen en el Gráfico 2.
Gráfico 2. Perfil profesional de participantes. Elaboración propia
El análisis definió 17 temas, 6 fueron escogidos previamente por los investigadores y el resto de temas se definieron una vez se analizaron y redujeron los datos. Cada tema se correspondió con una categoría y estas se agruparon en cuatro categorías madre: a) Impacto directo en usuarios, b) Impacto directo en profesionales, c) Impacto directo en servicios y d) Cambios en la intervención. En la Tabla 1, mostrada anteriormente, se resumen el conjunto de temas y categorías.
El impacto en las personas en situación de sinhogarismo fue muy amplio, desde la modificación de hábitos básicos, los cambios en el estado de ánimo, el consumo de drogas a la propia situación de mayor vulnerabilidad social, si cabe.
Hábitos básicos
Existió un amplio consenso sobre la necesidad de mejora de la higiene para reducir el riesgo de contagio del virus. Así, en prácticamente todos los centros residenciales, incluidas las macroinstalaciones, los/las profesionales relataron un incremento notable de la higiene, sobre todo de los hábitos relacionados con la prevención del contagio del COVID-19 como el lavado de manos, el uso de gel hidroalcohólico, duchas, limpieza del entorno, distancia de seguridad y uso de mascarilla. Los/las profesionales también detectaron una adquisición progresiva de una mayor conciencia de la importancia de incorporar y mantener dichos hábitos.

Cambios conductuales y trastornos del estado de ánimo
Tomando en consideración algunas diferencias según el centro de trabajo de los/las participantes, excepto algunos comentarios que refirieron cambios conductuales y del estado de ánimo positivos tal que solidaridad entre personas usuarias, mayor tranquilidad y mejores relaciones con los equipos de profesionales de centros residenciales, entre otros, la mayor parte de las respuestas indicaron cambios conductuales negativos e incluso perjudiciales.
Así, los y las profesionales refirieron un aumento de la tensión creciente conforme avanzaba el confinamiento, debido a las medidas tomadas y la incertidumbre de la situación. Esta tensión destacó en los distintos entornos residenciales, especialmente en aquellos creados específicamente para atender el confinamiento de forma temporal. Aunque según los/las profesionales hubo personas usuarias que aceptaron las medidas impuestas con calma, la mayoría refieren verlas desubicadas, atemorizadas, frustradas, irascibles e incluso agresivas. Hecho que se agravó en las macroinstalaciones donde se dieron situaciones en las que en un primer momento las personas no quisieron ingresar por temor y posteriormente no fue posible, quedando fuera de la oferta residencial temporal.
El miedo hace que desconfíen de grandes centros de internamiento con respecto a la protección sanitaria. La gran mayoría pensaban que era por poco tiempo y han accedido al ingreso, otros continúan en infravivienda (sin suministros) y cuando han querido acceder o no tienen plaza o se les pide un certificado negativo de coronavirus, que no se puede hacer porque de momento solo es asequible para el personal sanitario. (P139).
Además, la actividad del día a día de estas personas es de subsistencia, consiguiendo el dinero mínimo para poder alimentarse (mendicidad, microeconomía sumergida). Incluso, muchas personas se encontraban en procesos de trámites pendientes (de prestaciones, ingresos en centros, unidades de desintoxicación, centros de tratamiento) que quedaron cancelados o en espera de forma indefinida. Todo ello sumado a un enfado creciente por no tener información de la situación (de la misma forma que la población general) causó situaciones de estrés elevado en los servicios. Más aún en las personas que no accedieron a ningún servicio residencial y pasaron el confinamiento en la calle.
Los clientes están mucho más irascibles. El nivel de conflictos en el albergue ha crecido mucho durante esos días. No acaban de comprender el confinamiento porque no pueden conseguir esos pequeños ingresos para su consumo de drogas. (P159).
[…] se sienten amenazados por la policía, no consiguen sacar dinero de ninguna parte y están de más mal humor. Los que han accedido a un pabellón [están] muy obsesivos con sus asuntos pendientes (legales, vivienda). (P17).
Vulnerabilidad social
Las macroinstalaciones temporales dirigidas a proporcionar un espacio para el confinamiento de personas en situación de calle generaron dinámicas comunitarias en las que las PSH fueron las más perjudicadas. A muchas personas con diferentes problemas de salud mental o adicciones les costó sostener el confinamiento por el elevado número de personas usuarias en estos dispositivos, por la necesidad de deambulación de algunas y/o de conseguir dosis de las drogas en caso de dependencia.

Los y las profesionales destacaron también que, aunque muchas personas que vivían en la calle tenían problemas de salud mental, cuando eran encontradas por los cuerpos de seguridad fueron trasladadas obligatoriamente a estos complejos temporales. Refirieron también coacciones, amenazas, sanciones e incluso comportamientos agresivos por parte de la policía para que las personas se quedaran en los pabellones, generando mayor estrés en muchos centros.
Otras personas, en cambio, buscaron lugares más escondidos para evitar este control policial, cosa que generó más vulnerabilidad atendiendo a que los vínculos con los servicios de cobertura de necesidades básicas o con profesionales se redujo o cesó.
Las personas que no han accedido a los albergues provisionales se han encontrado mucho más expuestas y abandonadas que habitualmente. La red de apoyo diaria que les sustentaba ha desaparecido: comercios, cafeterías, vecinos… Y han quedado a merced de la policía, sin recursos alternativos para ofrecerles una solución. (P39).
Consumo de drogas
La sintomatología de personas tanto diagnosticadas de un trastorno mental como no diagnosticadas empeoró, generando un incremento de la demanda de medicación psiquiátrica. No obstante, en la gran mayoría de los territorios analizados, las primeras semanas de confinamiento los servicios de salud mental y adicciones no atendieron pacientes adscritos a sus servicios, ni mucho menos nuevos casos. Este hecho repercutió directamente en los equipos específicos no sanitarios de atención a PSH.
El cierre de las Unidades de Salud Mental […] ha dejado a algunas personas sin atención, bien porque aún no tenían diagnóstico y han quedado sin tratamiento, o bien porque no han sabido/podido contactar con ellos para dar continuidad al tratamiento ya pautado. Desde las entidades sociales hemos hecho de mediadores con los recursos para poder continuar con los tratamientos. (P39).
Sobre el consumo de drogas y las drogodependencias, durante el confinamiento aumentaron las dificultades de acceso a drogas independientemente del estatus de su fiscalización. La adquisición de drogas legales se complicó debido a la restricción de acceso a lugares de venta (cierre de bares, tabernas, licorerías) y la disminución horaria de comercios de alimentación. Respecto a las drogas ilegales, la prohibición de circulación disminuyó la oferta e incrementó los precios. Además, las posibilidades económicas eran muy restringidas debido a que en una gran mayoría dependen de la limosna para acceder a estas substancias.
En general, el empeoramiento de la sintomatología de síndrome de abstinencia contribuyó al incremento de los patrones de ansiedad referidos que, unidos al empeoramiento de síntomas psiquiátricos de personas con patología dual y el confinamiento de muchas de las PSH en macroinstalaciones, generó una situación difícil de sostener en muchos servicios. Algunos profesionales también destacaron un aumento significativo de consumo de tabaco debido al síndrome de abstinencia.
[…] las personas que tenían una adicción previa [se entiende en remisión] han vuelto a tener repuntes de consumo. A nivel de salud mental más nerviosismo, ansiedad, problemas para descansar bien, miedo a cuando finalice esta situación tener que volver a la realidad de encontrarse en la calle. (P204).
Contrariamente, en algunos casos de servicios de pequeño tamaño como albergues de pocas plazas en situación de confinamiento y que no permitían nuevos ingresos durante el estado de alarma, se generaron situaciones referidas como de especial solidaridad entre PSH, en las que se ayudaron y colaboraron en beneficio común. En estos servicios se observaron situaciones descritas como oportunidades para cambiar de hábitos, como disminuir el consumo o intentar abandonarlo.
En relación a la situación de los/las profesionales, se reportaron situaciones de adaptación y resiliencia, además de una alta motivación profesional que ayudó a sobrellevar las dificultades. La cohesión en los equipos profesionales fue un pilar para poder hacer frente a los obstáculos abordados. Pero a pesar de este apoyo y motivación, también fueron muy frecuentes los indicadores de estrés laboral, desgaste profesional y tensión emocional.
No se ha cuidado al personal. Nos han tratado como kamikazes esperando a que solucionemos la situación social o paliemos, pero sin darnos los medios físicos o materiales para ello. Seguimos trabajando por nuestro código deontológico. (P14).
Estas situaciones se vieron alimentadas por múltiples factores, destacando la ampliación de la jornada laboral, la alta carga de trabajo, la necesaria adaptación a una realidad cambiante, el miedo al contagio y la impotencia al no poder dar respuesta a las personas usuarias. Así es como el teletrabajo, promovido inicialmente para evitar el riesgo de contagio, también se convirtió en un elemento fundamental para paliar los efectos negativos de la situación en los/las profesionales.
Yo estoy más tranquila y creo que rindo mejor. El hecho de poder trabajar algunos días desde casa ha bajado la presión asistencial, que en mi lugar de trabajo suele ser bastante. Al ser figura única de trabajo social y como referente de las 50 personas que atendemos, suelo tener un gran volumen de demandas y gestión documental que en muchas ocasiones me acabo llevando a casa. De esta manera, me he dado cuenta que puedo rendir más en casa en cuanto a este trabajo más “documental”. Además, creo que los usuarios pueden entender que no esté presente todos los días y si hay alguna urgencia me pueden llamar al teléfono móvil del trabajo. (P179).
Sin la aplicación de estas medidas de cuidado para los y las profesionales, incluso cuando se hubieran podido llevar a cabo, se reportaron daños en la salud mental de los y las trabajadores/as. Estos se materializaron en bajas laborales y situaciones que podían llevar a su tramitación.
Mi tolerancia al estrés en el ámbito profesional ha disminuido. […] No puedo con todas las demandas; me siento como una salvadora sin medios para salvar. Tengo cambios de humor a lo largo del día, de hecho, he tenido que coger dos días de descanso. Estoy siempre atenta al móvil. Cada día es una incertidumbre y no sabemos cuánto vamos a durar. (P14).
Mal. De baja por ansiedad. Mi intervención la percibí como una contención institucional en la que no podía garantizar, dentro de lo caótico que asumo son estos momentos, una mejora. Las primeras medidas las asumí dentro de ritmos de trabajo y cuándo noté la normalización de todo esto mi cuerpo y mi mente colapsaron. Ahora estoy cogiendo fuerzas. (P68).

Otra constante en los resultados obtenidos fue el sentimiento de impotencia, especialmente por la imposibilidad de ofrecer una atención de calidad y que respetara la dignidad de las personas usuarias. Tampoco debe olvidarse el miedo al contagio, justificado por una mayor exposición en el cumplimiento de sus obligaciones laborales. Se trató de otro elemento más que estuvo siempre presente, y que influyó psicológicamente también a sus familiares.
Estoy muy concentrado en el trabajo y creo que pierdo la perspectiva de la alarma sanitaria. No cuido los protocolos y sólo soy consciente de la peligrosidad cuando llego a casa, con mi familia. Me asusta que pueda perjudicar a mi familia. (P38).
Lo que más demando son EPIS ya que no me han llegado. Compré yo el gel de alcohol y acudo con una mascarilla de tela a trabajar. Deberían haber contratado a personal sanitario y a más personal social. (P14).
En las respuestas recogidas, se observó cómo esta situación mejoró con el paso del tiempo. De este modo, el desabastecimiento de equipos de protección fue progresivamente paliado en la medida de lo posible. Los cambios que se vieron obligados a tomar desde las entidades supusieron una readaptación a una nueva organización del servicio, sin haber podido contar con el tiempo necesario que este tipo de modificaciones requiere. En muchos casos esto llevó a desdibujar los límites en las funciones de cada profesional, siendo necesario adoptar roles que no correspondían al puesto laboral desde el que se desarrollaban.
Considero que el servicio se ha ido adaptando a medida que han sucedido las cosas. Pero no se termina de tener en cuenta las demandas de los trabajadores ya que no disponemos de recursos y tenemos que seguir trabajando sin medios. (P174).
Ahora les compro el tabaco, productos de higiene. Soy el enlace entre el centro de salud, farmacia y acogidos. (P201).
El impacto en los servicios se constató tanto en su estructura como en su organización.
Cambios a nivel estructural
La ampliación del servicio fue una de las medidas más repetidas, para poder ofrecer atención a un mayor número de personas y facilitar el confinamiento. En algunos casos se prolongaron recursos inicialmente previstos para la ola de frío, y con carácter general se multiplicaron las intervenciones de los recursos que ofrecían atención a pie de calle.
Uno de los efectos de esta ampliación del servicio fue el cambio en su propia naturaleza, pues se ofreció respuesta a situaciones para las que no habían sido diseñados. Aunque la casuística es variada, destacamos la siguiente aportación a modo de ejemplo:
Somos un servicio sólo de noches y primera hora de la mañana, y ha habido una reorganización para que el centro permanezca abierto todo el día y ellos no tengan que salir. (P167).
Asimismo, se produjo la apertura de nuevos recursos provisionales, especialmente en pabellones municipales, ante la imposibilidad de dar respuesta a la situación desde los recursos ya existentes en la red de atención. Además de estas ampliaciones y reestructuraciones motivadas por una mayor demanda, los requisitos de prevención de contagios también supusieron cambios significativos para los servicios y para las personas usuarias. Algunos recursos se vieron obligados a reorganizar o incluso limitar el servicio a un número máximo de plazas, debiendo dirigir a otras personas a los nuevos centros que se habilitaron durante el estado de alarma. Estos esfuerzos para evitar situaciones de riesgo les llevaron incluso a ejercer funciones que eran propias de otros servicios.
Hemos tenido que adaptarnos a las necesidades de la cuarentena, ofertando servicio de comedor (desayuno, comida y cena), tutelando y dispensando medicaciones que desde los CSM se dispensan para muchos días; con el objetivo de evitar el tránsito a su centro. Por lo que dispensamos y hacemos su seguimiento de la adherencia de distintos tratamientos para patologías habituales, así como medicación psiquiátrica y metadona. (P55).
Cambios en la organización
Las problemáticas y los retos que afrontaron las entidades demostraron la importancia de la correcta coordinación entre entidades y profesionales, especialmente en los momentos en que resultaba primordial contar con la última información. En algunos casos se establecieron nuevas relaciones entre entidades, instituciones y servicios.
La Policía Municipal se encarga de localizar a todas las personas en la calle y las lleva al servicio de urgencias para que sean realojadas. (P27).
A pesar de esta mejora en la coordinación, el mayor contacto entre entidades no siempre revirtió en una mejora en la respuesta ofrecida, principalmente por una carencia de recursos. La falta de protocolos y canales previstos para el trabajo entre entidades, generó algunas situaciones de descoordinación que pudieron aumentar las complicaciones y producir mayor confusión entre profesionales y población atendida.
En un principio, detectamos a muchísimas personas en situación de calle fuera de los albergues y solicitamos la apertura de espacios para ellos y ellas. Se abrieron sin informar a las entidades que trabajamos con este colectivo por lo que durante diez días detectábamos situaciones y no se nos facilitaba un protocolo claro que seguir con el riesgo para todos y todas que esto supone. Actualmente, detectamos personas de calle que ya no caben en los dispositivos habilitados y que no tienen acceso a unas condiciones dignas de higiene ni de alimentación. Estamos trabajando para que se solucione esta situación. (P158).
Facilitadores y barreras de los servicios
Las características y distribución espacial de los diferentes recursos fueron uno de los elementos facilitadores en su adaptación a las necesidades de la nueva situación. Contar con espacios amplios y jardín al aire libre fue un ejemplo de ello, aunque se remarcó especialmente la importancia de que estos espacios permitieran garantizar la dignidad e intimidad de las personas.
[aceptan el recurso] cuando se les dice que compartirán espacio con 2, 3 o 4 personas como mucho y dispondrán de consigna, ducha y comida cerca o en el mismo sitio. Y que tendrán libertad para salir, aunque sea dentro de unos horarios establecidos. (P28).
La flexibilidad normativa y poder dar respuesta a las diferentes necesidades, fueron igualmente partes importantes para el éxito en la respuesta. Esto supuso, entre otros, una mayor posibilidad de acceso a los recursos junto a mascotas, así como la atención a personas con problemas de adicción. Estas medidas se acompañaron con una exigencia adaptada o baja exigencia para poder mantenerse en el recurso.
Otros facilitadores estuvieron relacionados con la introducción o aumento de propuestas de ocio durante el confinamiento, con mayor presencia de las actividades grupales. En este sentido, el poder contar con tecnologías como teléfonos inteligentes, ordenadores portátiles y acceso a internet, también marcó diferencia, posibilitando una mejor adaptación.

En cambio, referente a las principales barreras detectadas, destacaba la imposibilidad de contar con espacios suficientemente amplios para albergar a un gran volumen de personas. Se valoró que el número de personas en situación de confinamiento dentro de los recursos fue excesivo, conllevando dificultades de convivencia propias del hacinamiento. Esto provocó una falta de intimidad y un aumento al miedo de contagio, sintiéndose en ocasiones más protegidos en la calle que en los recursos habilitados.
¿Cómo puede comprender un sinhogarista que con un problema de pandemia se puede proteger más a personas en un albergue, que, aunque estén en camas separadas por más de 2 metros, no tienen mascarillas ni guantes para todos? (P142).
En algunas ocasiones se criticó que la adaptación de los recursos y servicios llevó a una percepción punitiva respecto a ellos.
Instalaciones de campaña, mucha gente con sensación de estar amontonada, requisitos y normas básicas, además de la sensación de obligatoriedad más que de servicio de ayuda. (P182).
La presencia de la policía en el protocolo y el desconocimiento [de las condiciones del servicio], tanto por educadores como por usuarios, de tal manera que tampoco pudo explicárseles en qué consistían los dispositivos. (P158).
La rapidez con la que fue necesario dar respuesta, imposibilitó en muchos casos considerar la diversidad entre las personas. El cierre o limitación de los recursos específicos llevó a muchas personas a ser atendidas en nuevos recursos, pensados más para el confinamiento que para la atención a sus necesidades. Estos servicios genéricos, poco flexibles, fueron uno de los elementos que dificultaron esta adaptación.
El descuido hacia las personas consumidoras de tóxicos fue una de las principales denuncias recogidas, puesto que, en la mayoría de los recursos, no se habilitaron espacios adaptados a su situación ni tampoco una atención que permitiera la continuidad de su tratamiento. En este sentido, se dieron situaciones dispares dependiendo de las posibilidades en cada momento y lugar. Ante este escenario fueron los y las profesionales, así como el voluntariado, quienes lucharon por modificaciones que permitieran ofrecer una respuesta más adecuada a esta diversidad. Los centros se fueron adaptando paulatinamente a estos criterios.
Las administraciones no han tenido en cuenta ninguno de esos criterios, pero los centros se van adaptando poco a poco a estas necesidades (salas de consumo, apoyo en la compra de alcohol y tabaco, salir por los alrededores del centro de manera controlada, intercambio de usuarios para adaptar los perfiles, etc.), porque en ellos trabajan grandes profesionales que hacen propuestas en base a la detección precoz de estos problemas. En general la respuesta de la administración a estas demandas de los centros está siendo bastante tolerante. (P74).
Uno de los elementos más olvidados fue la perspectiva de género, incluso en aspectos básicos y fundamentales. En ocasiones se separaron hombres y mujeres, permitiendo algo más de privacidad, pero no siempre fue así. Por otra parte, esta medida supuso la separación de parejas que no respetaron el confinamiento para poder encontrarse.
Se han habilitado dos pabellones de 150 plazas (300 en total) pero sólo para hombres, dejando a las mujeres en situación de calle sin respuesta, ya que las plazas existentes son insuficientes para ellas. (P192).
Los primeros días se derivaban a personas a hostales, sin tener en cuenta quienes iban a compartir habitación. Y aunque sí diferenciaban por sexo, sabemos que esa simple medida no implica una perspectiva de género. (P7).
Y aunque los resultados obtenidos no permitieron ahondar en esta cuestión, también se muestran posibles indicadores de grave discriminación respecto a personas con diversidad funcional.
En [pabellón[1]] hemos acompañado a una persona dependiente en silla de ruedas y no la aceptaron por eso. No tiene ningún sentido. (P174).
Los cambios en la intervención supusieron profundas modificaciones en la calidad de la atención profesional, coincidiendo los y las profesionales en la denuncia de una deriva asistencialista más acentuada por la situación vivida, juntamente con una falta de nitidez y pérdida del rol profesional.
Las propuestas tienen un enfoque humanitario; son propuestas asistenciales. No son suficientes. No se tomaron a tiempo, pero creo la situación nos llegó por sorpresa y sin margen de maniobra. (P96).
He perdido mi rol de psicóloga para pasar a ser “cuidadora” como todos mis compañeros. Nos encargamos del funcionamiento del centro y de gestionar las tareas diarias relacionadas con sus necesidades personales de medicación, dinero, compra de productos de aseo, etc. (P211).
También se destacó el abandono terapéutico por parte de las personas usuarias en numerosos casos, con altas voluntarias que supusieron romper con los itinerarios de inclusión social en los que ya llevaban tiempo trabajando. Algunas de estas altas se produjeron por la imposibilidad de sostener la situación de confinamiento en alguno de los recursos. También existieron situaciones en las que, si bien no se llegó a esta ruptura en la intervención, se dieron retrocesos en los planes y procesos de intervención. Algunos de ellos se explicaron por la paralización de algunos servicios, así como las evidentes consecuencias de la imposibilidad de haber realizado intervenciones individuales y grupales.
No he podido contactar con todas las personas usuarias porque no disponen de teléfono y he tenido que estar 15 días confinada. Con lo que estas personas no han recibido atención dado que no tengo equipo; el trabajo de calle lo hago yo sola. (P18).
Nuestra relación se limita a seguimientos telefónicos y encuentros puntuales con usuarios/as en situaciones excepcionales. (P116).
Estos retrocesos y abandonos también derivaron de la falta de supervisión y acompañamiento en centros de salud mental, especialmente cuando pudo resultar más necesaria la supervisión en la toma de medicamentos. A pesar de que algunos servicios y profesionales hubieron podido seguir ofreciendo sus servicios, igualmente se vieron afectados por las limitaciones en otros recursos con los que realizaban derivaciones, coordinaciones y trabajo en red.
Gran parte de los servicios o recursos externos con los que trabajábamos y atendían a las personas del albergue durante el día han interrumpido su funcionamiento o se encuentran bajo mínimos, por lo que, en ese sentido, se ralentiza o interrumpe el proceso iniciado con cada una de ellas: trámites sanitarios, inserción laboral, etc. (P98).
En contraste con estas situaciones de ruptura del proceso de intervención, también se detectó un aumento de la demanda entre las personas que previamente ya estaban siendo atendidas por las entidades. Esta demanda incluía la solicitud de más acompañamiento profesional y necesidad de contención emocional, en un contexto de mayor proximidad que, por otra parte, facilitó la creación y recuperación del vínculo profesional. En este sentido, los/las profesionales describieron situaciones de mayor horizontalidad en la relación, con más uso de la escucha activa y una mejora en la adherencia a los tratamientos. Este escenario facilitó una intervención más personalizada y centrada en la persona. En algunos casos en los que el confinamiento fue posible, la proximidad en el día a día también fue clave esta relación y vínculo profesional.
Los centros de confinamiento tienen apertura de 24 horas. Esto lleva a tener más tiempo para estar con las personas que acuden a los mismos. La consecuencia es una mayor relación con la persona, en lugar de con su parte de usuaria de un servicio. (P31).
Otro de los aspectos destacados en la modificación de la intervención y relación profesional, tuvo que ver con la exposición compartida de profesionales y personas usuarias al riesgo de contagio; un elemento que modificó en parte la habitual diferencia en lo que a poder y privilegios se refiere.

Los cambios en los patrones de comunicación que las medidas de seguridad sanitaria impusieron, nos recuerdan que este vínculo y proximidad profesional tuvo más mérito si cabe que en condiciones normales, especialmente en situaciones en que el apoyo emocional se hizo más necesario. Además de la disminución de algunos gestos afectivos, se dieron variedad de situaciones que así lo corroboran.
Para muchos es extraño mantener la distancia con el profesional. Los saludos… Están acostumbrados a socializarse de forma más distendida y esto se nota. (P13).
Las conversaciones por teléfono están sirviendo para apoyarnos mutuamente en una situación que compartimos. (P62).
Lamentablemente algunos/as profesionales también detectaron como los cambios relativos a la relación profesional incluyeron, en ocasiones, una serie de malas prácticas.
Teniendo en cuenta que partimos de poder generar relaciones horizontales donde el privilegio desaparezca, esta situación nos ha llevado a ubicarnos en esta situación de poder y dificulta las relaciones horizontales y el acompañamiento. (P208).
La manera que se transmiten [las propuestas]; hacer valer el poder de los profesionales sobre ellos… El distanciamiento entre los profesionales y usuarios. El sentirse mejor que los demás… (P30).
El deterioro de esta relación y vínculo profesional motivó en muchos casos la aparición de la desconfianza por parte de las personas usuarias, llegando en algún caso a afirmar que “se ha perdido la confianza hacia nuestra persona y hacia el servicio con algunos usuarios” (P190). También es cierto que la desinformación inicial respecto a los cambios necesarios en los servicios facilitó esta situación, pudiéndose reconstruir en algunos casos el vínculo a medida que se podían definir mejor los cambios a aplicar en la intervención.

De este modo, los/las profesionales reportaron cómo los cambios fueron recibidos muchas veces de manera positiva, desde la aceptación y la comprensión, pero también desde posiciones opuestas que mostraron resistencias. La incertidumbre y preocupación por la situación también llevó a la resignación, y en muchas ocasiones a la preocupación al considerar que los cambios y medidas adoptadas no habían sido efectivas ni tampoco suficientes. En todo caso, destacaron varios elementos que facilitaron la intervención en estas condiciones: poder ofrecer información clara, contar con traductores/as, tener previamente un buen vínculo profesional, el uso del humor, posibilitar la participación de la población atendida y el aumento del seguimiento telefónico. Precisamente la falta de cuidado en alguno de estos aspectos fue reportada también como barrera para la implementación de cambios y adaptación a la nueva situación, juntamente con el miedo al contagio en los recursos de algunas personas usuarias y una perspectiva punitiva respecto a estos.
Respecto a la percepción de las consecuencias futuras de estos cambios en la intervención, los y las profesionales refirieron confiar en una mejor relación con las personas usuarias, así como un aumento de las intervenciones más individualizadas. Destacaron la importancia de mantener el vínculo que se ha creado con las personas usuarias, incluso recuperando el relato de superación conjunta de esta situación como un elemento motivador.
Aunque desde cierto pesimismo, los y las profesionales participantes remarcaron esta visibilidad que ahora ha tomado el sinhogarismo como oportunidad para afrontar la situación con más medios y mayor compromiso.
Creo que en estos momentos hay una sensibilidad con el grupo de población de personas que están en la calle. Esta crisis ha venido a visibilizar la importancia de una vivienda en la vida de las personas. Sería una ocasión perfecta para adoptar medidas que modifican las políticas de viviendas, el modelo de recursos residenciales para personas sin hogar… Sin embargo, me temo que la crisis no llegue a producir cambios profundos en los responsables políticos. Que se quede en atender la emergencia y volver después a los mismos errores de antes. Ojalá se produjeran cambios estructurales necesarios y deseados. Habrá que esperar a ver. (P24).
Por otra parte, las repercusiones sociales y económicas de la pandemia y el confinamiento instaron a prever un aumento de la demanda, en unos servicios que ya anteriormente se mostraban insuficientes.
Han dado respuesta para que la gente no se les muriera en la calle directamente y no fuera un foco de contagio, no con visión dignificante de la persona. No han buscado alternativas duraderas para esta problemática; han buscado un parche para solucionar esta situación sanitaria, pero sin más motivo de fondo. Cuando esto acabe más gente estará en la calle, más precariedad y con menos recursos públicos o privados para atenderlos. (P205).
El desconocimiento general, las características y tamaño del fenómeno imposibilitaron mitigar la falta de información y miedos presentes. Además, no sólo hubo una transmisión de esta incertidumbre entre los diferentes escalones organizativos de las instituciones, sino que en cada uno de ellos se incrementó cuanto mayor fue la exposición.
Las instituciones y centros, ya de por si insuficientes para dar respuesta a la problemática del sinhogarismo, se vieron todavía más sobrepasados. Los/las profesionales y voluntarios/as, desde la primera línea de la intervención, no sólo observaron estos efectos, sino que además los sufrieron en primera persona: largas jornadas laborales, sentimiento de impotencia, estrés y bajas laborales fueron algunas de las consecuencias. Las personas sin hogar fueron, una vez más, las que sufrieron en mayor medida esta falta de respuesta adecuada a su situación.

Aunque pudiera no considerarse necesario, recordamos que la situación de exclusión que viven estas personas les privó de algunos derechos como el acceso a la información, recogidos en el artículo 20 de la Constitución Española (España, 1978) y en el artículo 19 de la Declaración Universal de Derechos Humanos (Organización de Naciones Unidas, 1948) y, en este caso concreto, a información tan primordial como la relacionada con la propia salud. Estas dificultades en el acceso a la información también explicaron las primeras resistencias de las personas sin hogar ante las indicaciones de los/las profesionales, pero éstas fueron desapareciendo conforme se reforzaba la transmisión de las informaciones consiguiendo un mayor cumplimiento en la adopción de medidas de protección, como pudieran ser las relacionadas con la higiene de manos.
No obstante, la falta de información derivó también en sentimientos de inseguridad y miedo, facilitando la agudización de sintomatologías psiquiátricas previas e incluso su aparición entre profesionales (Lai et al., 2020). Estas consecuencias se vieron por cambios en los patrones de consumo de drogas al dificultarse el acceso a muchas substancias, tanto legales como ilegales. Los efectos del cierre de fronteras comportaron una menor oferta de drogas, aumentando su precio o siendo vendidas al mismo pero más diluidas o alteradas, conllevando todavía un mayor riesgo para la salud (Canadian Centre on Substance Use and Addiction, 2020). Por otra parte, el consumir sustancias tóxicas sin la supervisión o ayuda de terceros, para evitar el contacto con otras personas, aumenta los riesgos en casos de sobredosis; especialmente cuando las características de la droga adquirida han sido modificadas (Tyndall, 2020).

En un intento de mitigar todas estas consecuencias, los participantes en el estudio informaron de un mayor consumo de tabaco y de dispensación de psicofármacos. El tabaco, facilitado en muchas ocasiones por los/las profesionales a las personas sin hogar, fue un elemento al que se recurrió para facilitar la convivencia durante el aislamiento en los centros. Aunque fumar se asocia a una peor progresión de los efectos del COVID-19 (Vardavas & Nikitara, 2020), no hay evidencias de que este hecho puntual aumentase los riesgos previamente existentes. La dispensación de psicofármacos, actuando en algunos casos como substitutos más seguros ante la falta de acceso a otras drogas (Bach et al., 2020), se ha mostrado como una oportunidad para mejorar el canal de distribución, especialmente benzodiacepinas u otros depresores del sistema nervioso (Tyndall, 2020). Finalmente, la realización de actividades de dinamización, ocupación del tiempo, acceso a internet y otros entretenimientos también facilitaron claramente la convivencia.
A tenor de los resultados obtenidos, el recurso de los nuevos pabellones habilitados para el aislamiento se mostró claramente ineficaz e incluso contraproducente. Personas acostumbradas a vivir invisibilizadas en las calles, con una interacción mínima con otras personas, se vieron obligadas a convivir entre ellas en espacios hacinados en los que no era posible respetar las medidas de seguridad adecuadas, exponiéndolas todavía más al riesgo de contraer el virus (Tobolowsky, 2020). Aunque bien es cierto que en lo que se refiere a las posibilidades de higiene, estas fueron reforzadas y bien implementadas, considerando la situación. De todos modos, parece haberse olvidado que el confinamiento requiere de unas condiciones que solo pueden darse en un hogar habitable, y estas condiciones si no se ofrecieron previamente no se podían ofrecer entonces, desde la improvisación en un estado de emergencia. E incluso si hubieran podido llegar a ofrecerse, no se debe obviar que la población consumidora de tóxicos necesita salir a la calle, no solo para acceder a ellos, sino también para conseguir dinero para poder comprarlos; puesto que ninguna de estas dos cosas se les facilitó desde los pabellones (Tyndall, 2020).
Estos elementos expuestos pudieran reforzar la necesidad de proveerse de espacios diferenciados para aislar y tratar específicamente a personas que muestren síntomas y se detecten como positivos en COVID-19 (Slat, Thomas, Lagisetty, 2020), así como anticiparse a la común problemática del futuro de una persona sin hogar que es dada de alta de un centro hospitalario. Como se ha descrito en los resultados, en algunos centros pudieron prever zonas específicas de aislamiento para personas infectadas por el virus. Cabe destacar que si los servicios no pueden garantizar las medidas de seguridad, como es el distanciamiento físico, el hecho de contar entre las personas atendidas con un solo afectado por el virus resultaría en una segura propagación, justamente en una de las poblaciones en las que pudiera ser más difícil su seguimiento por el modo de vida al que se ven abocados. En este sentido, en algunos centros se advirtieron medidas de control adoptadas, destacando controles regulares de temperatura corporal.

Por otra parte, es necesario también plantearse los efectos del encierro y hacimiento en personas con diferentes problemáticas de salud mental, expuestas además a estresores por los riesgos de contraer el virus. Es conocido que el hacinamiento, el ruido, no disponer de luz adecuada, la falta de acceso a espacios verdes y otros factores pueden aumentar desórdenes mentales (World Health Organization, 2020). Por este motivo son destacables los esfuerzos de algunas entidades por cuidar estos aspectos, aunque dependiendo en todo momento de la posibilidad de los recursos y espacios con los que se contó. Más difícil ha sido mantener estos requisitos en espacios como los pabellones. Y aunque no se ha detectado información relativa, hubiera sido interesante poder conocer qué respuesta se hubiera podido ofrecer de coincidir en un mismo recurso víctimas y agresores, reconociendo que se han reforzado especialmente las medidas de contención de la violencia de género durante el estado de alarma (Ruiz-Pérez & Pastor-Moreno, 2020).
Otra interesante cuestión es que, atendiendo a la elevada prevalencia de maltrato de género entre personas en situación de sinhogarismo, el hecho de que en los datos no se reportaran estas situaciones de violencia o de convivencia víctima-agresor, es ya un indicador de la violenta doble invisibilización que las mujeres en situación de sinhogarismo padecieron durante el confinamiento. Nuevamente, dependió de los recursos ya disponibles en cada zona el poder dar una respuesta adecuada a estas situaciones, y aunque fue posible en algunos casos, mayormente estos aspectos han quedado descuidados.
En algunas ocasiones, los efectos negativos para la salud mental de las personas sin hogar se dieron incluso desde antes de ingresar a los centros previstos para el confinamiento. Muchas de estas personas fueron localizadas en la vía pública por la policía y obligadas a desplazarse hasta los centros. En primer lugar, es necesario comprender que el contacto con la policía es una experiencia que se vive desde una subjetividad muy diferente cuando se forma parte de un grupo excluido, especialmente si el modo de subsistencia queda fuera de los límites normativos establecidos, sin necesidad de que éstos supongan ilícitos. Esto actúa como inhibidor de la denuncia en este colectivo, aumentando todavía más su vulnerabilidad e indefensión (García Domínguez, 2019). Es por ello que estos encuentros con la policía pueden empeorar su situación contribuyendo a un aumento del estrés emocional (Jenkins et al. 2020). Además, en estas situaciones, se encontraron en su mayoría personas sin contacto con la red de atención pública, conociéndose que los casos más severos de trastorno mental son los más reacios a ser atendidos por los servicios (Patten, 2017).

Esta situación también facilitó que el ingreso en alguna de estas instituciones pensadas para el confinamiento fuera vivido como algo punitivo, y no como una respuesta asistencial. El miedo a este encierro y el cese del servicio en los centros habituales llevó a personas con trastorno mental a situaciones de mayor soledad y exclusión que, a su vez, empeoraron su salud mental. Existen evidencias acerca de redes sociales de menor tamaño y de peor calidad en personas que sufren de esquizofrenia, suponiendo un avance en el tratamiento del trastorno cuando se mejora la cantidad y calidad de la red (Degnan et al., 2018), incluso cuando se trata de contactos casuales con profesionales de los servicios o establecimientos públicos (Kozloff et al., 2020).
Los datos obtenidos detallaron una mejor adaptación de aquellos recursos de tamaño reducido que se mantuvieron abiertos, aunque sin poder realizar nuevas admisiones. En estos recursos se pudo realizar una intervención más próxima, dando en muchas ocasiones una continuidad a las intervenciones ya iniciadas con anterioridad por los/las profesionales que ya atendían previamente a estas personas. En todo caso, la baja exigencia y flexibilidad de las normas fue uno de los elementos facilitadores principales.
El cierre de algunas entidades, los cambios en la intervención motivados por el teletrabajo y la creación apresurada de nuevos recursos propició momentos en que se desconocía el nuevo mapa de servicios, dificultando las derivaciones, las coordinaciones y el trabajo en red. Esta reestructuración llevó a la conversión de algunos servicios que ofrecieron respuesta más allá del objetivo para el que fueron diseñados. En muchas ocasiones, fueron los/las profesionales y voluntarios/as quienes consiguieron mejorar la adaptación de los servicios a las nuevas necesidades, haciendo valer su experiencia desde la primera línea de intervención ante los/las responsables de la gestión de los recursos. También fue inevitable la paralización de trámites pendientes que eran esenciales, agravando más la situación en un momento en el que no resulta posible obtener ingresos u otro sustento mediante la mendicidad u otras prácticas de microeconomía sumergida (como pequeños trabajos no regulados algunas horas al día).
A pesar de ello, en algunas ocasiones denunciaron no haber podido conseguir elementos mínimos que garantizaran la dignidad de las personas atendidas y la calidad de la respuesta ofrecida. En este sentido, en algunos casos no se pudo cubrir correctamente el derecho a la intimidad o no se adoptaron las medidas considerando una perspectiva de género; algo de lo que ya previamente adolecen algunas intervenciones (Márquez & Lorenzo-Aparicio, 2016). También se denunció la falta de una respuesta adecuada ante la diversidad funcional, generando mayor exposición al riesgo de contraer el virus y una clara discriminación al no atender las necesidades derivadas de esta diversidad (Boyle et al., 2020).
En muchos casos, desbordados por la situación generada, los y las profesionales explicaron haber realizado una intervención meramente asistencial, dando respuesta a las necesidades más inmediatas y alejándose de su rol profesional. Junto con las demandas vinculadas a la alimentación, higiene y medidas de protección, también aumentó la demanda de mayor acompañamiento profesional, en un contexto en que la relación profesional era vivida desde una mayor horizontalidad ante una similar exposición al riesgo de contagio. Aunque, por otra parte, precisamente en este contexto fueron más evidentes las relaciones de poder y privilegios existentes. Especialmente desde los centros en los que se implantó el teletrabajo, este acompañamiento se incrementó vía telefónica, añadiendo algunas dificultades en algunas tareas como el control en la toma de medicación. A pesar de todo, empiezan a mostrarse resultados apuntando que las personas atendidas telemáticamente pueden permanecer estables y su percepción subjetiva del apoyo prestado es apenas menor (Roncero et al., 2020). La nueva situación ha añadido elementos a considerar en la relación profesional, tan basada en la comunicación entre los participantes. En casos de intervención presencial, la ropa y máscaras de protección pueden resultar amenazantes para personas que sufren algunos trastornos mentales, y todavía se pierden más elementos de la comunicación no verbal cuando el contacto se realiza telemáticamente (The Lancet Psychiatry, 2020). Y tampoco podemos dar por hecho que todas las personas usuarias cuenten con un teléfono o puedan permitirse el gasto que supone mantener la línea activa (Martínez Redondo, 2020), y más todavía en un momento en que el acceso a los recursos económicos es más difícil si cabe. En este sentido, han sido esenciales las entidades que han podido facilitar la comunicación, con profesionales u otras personas, ya sea telefónicamente o mediante videoconferencia.

La respuesta ofrecida a las personas sin hogar ha reproducido y visibilizado todavía más los defectos ya existentes en la cobertura de sus necesidades. Se ha exacerbado el asistencialismo que, si bien anteriormente ya se mostraba ineficaz, durante esta pandemia ha desatendido la compleja problemática del sinhogarismo. Aunque han existido respuestas a nivel individual que son admirables y más allá de lo exigible ante la situación inesperada, como colectivo las personas en situación de sinhogarismo han visto aumentados los riesgos y su vulnerabilidad social. Entre los más destacables, encontramos el riesgo a una mayor probabilidad de contagio cuando han sido hacinadas en pabellones; mientras que algunos centros para ellas esenciales han limitado o cesado la atención presencial.
Salvo excepciones, la principal respuesta se ha basado en procurar ofrecer medidas sanitarias de seguridad sin contar con los recursos necesarios para ello, y sin disponer además de los recursos habituales que ya de por si son insuficientes. Durante este estado de alarma, la respuesta al sinhogarismo se ha simplificado, olvidando muchos de sus aspectos. Ejemplo de ello ha sido la congregación de personas con necesidades y perfiles tan diferentes que, si la situación ha podido dirigirse, ha sido gracias al sobresfuerzo de trabajadores/as y voluntarios/as; aportación que han pagado y seguirán pagando con su salud mental. Como ya venía ocurriendo previamente, no se ha ofrecido la respuesta que las personas sin hogar necesitan, pero sí se han cumplido objetivos latentes como el de separar a las personas sin hogar del resto de la población. Cabe preguntarse sino por el sentido para estas personas de reforzar los confinamientos forzosos, mientras no se trasladan esos mismos esfuerzos en ámbitos igualmente vitales para ellas cuando sufren en muchos casos de trastornos mentales y dependencia a sustancias tóxicas. Por no entrar en detalles como la dificultad del confinamiento para personas que dependen del consumo de tóxicos que se consiguen en la calle. Si además el confinamiento se da en condiciones que no pueden garantizar las mínimas medidas de seguridad y distanciamiento, lo que se consigue es procurar garantizar el derecho a la salud de la población en general en detrimento de la salud de las personas sin hogar que, simplemente, son apartadas físicamente de posibles contactos con el resto de la población.
En todo caso, las experiencias de confinamiento en los centros de dimensiones más reducidas parecen ofrecer mejor respuesta que los pabellones, facilitando respetar la dignidad de las personas y su convivencia. El cese del servicio de algunos recursos supone una mayor movilidad y mayores puntos de encuentro entre personas, que se desplazan hacia centros que permanecen abiertos y en los que se ofrecen servicios para los que no han sido diseñados. Esto además desgasta a los profesionales en funciones y tareas que no les son propias. En estos servicios, no especializados, aumenta el riesgo de discriminación por sexo, género y también ante la diversidad funcional, entre otros.
Si bien los resultados y conclusiones del presente informe pueden considerarse muy negativos, esto no debiera sorprender conociendo el punto del que partíamos anteriormente al COVID-19. Los resultados no ponen en duda la implicación de profesionales y voluntarios/as, así como las dificultades en la toma de decisiones cuando los cambios se producen de forma tan rápida como han acontecido; más bien lo contrario. Pero sí evidencian que, de un ámbito de atención a las personas que no cuenta con el compromiso político y los recursos necesarios, hay respuestas que simplemente no son posibles. A pesar de la voluntad de evitar riesgos ante la pandemia, en muchos casos no sólo no se ha conseguido, sino que también se han multiplicado exponencialmente otros riesgos ya existentes y se ha incrementado la vulnerabilidad social.
No se pretende aquí realizar un ejercicio de ponderación entre riesgos y beneficios de las medidas adoptadas, pero pudiera examinarse si la naturaleza de algunas excepciones contempladas durante el estado de alarma no hubiera sido igualmente aplicable a las personas sin hogar. Si medimos a nuestra sociedad por el trato que otorga a los más débiles, la respuesta ante esta pandemia no ha sido más que una visibilización de todas nuestras carencias.
A la población se le solicitó que permaneciera confinada en sus casas, entendido el hogar como el sitio en el que dar respuesta a las necesidades más básicas. Para las personas en situación de sinhogarismo, muchos de los lugares en que parcialmente podían ver satisfechas estas necesidades fueron cerrados. El criterio de encierro prevaleció sobre el de las necesidades básicas, pues la aplicación de este confinamiento se diseñó olvidando a las personas más vulnerables.
Si bien el presente estudio partía de un enfoque descriptivo, durante el proceso de investigación se han podido generar una serie de recomendaciones generales. De este modo, ante la posibilidad de una nueva situación de pandemia, o cualquier otra situación en la que pudieran darse analogías, se recogen algunos aprendizajes y recomendaciones a partir de la participación de los y las profesionales en el estudio.
A todas aquellas personas que pudieron participar en este estudio dedicando su tiempo en un momento arduo y comprometido.
A la Dra. Sonia Panadero de la Universidad Complutense de Madrid, al Dr. José Juan Vázquez de la Universidad de Alcalà, al Dr. Miguel Ángel Navarro de la Deustuko Unibertsitatea, a las Dra. Virginia Matulic, la Dra. Adela Boixadors y al Dr. Jordi Caïs de la Universitat de Barcelona, al Dr. Albert Sales de l’Institut d’Estudis Regionals i Metropolitans de Barcelona por su inestimable ayuda en el reclutamiento de la muestra. Al equipo de investigación que conforma la Red de Investigación de Mujeres en Situación de Sinhogarismo por su colaboración en la difusión del cuestionario.
A los diversos responsables de entidades prestadoras de servicios específicos para personas en situación de sinhogarismo por la inyección de energía adicional que nos proporcionaron durante el reclutamiento de la muestra, cuando se pusieron en contacto con nosotros para pedirnos, muy educadamente eso sí, que no continuáramos con el estudio; siempre esgrimiendo como principal motivo eufemístico, que simplemente no era el momento.
Alhojailan, M. I. (2012). Thematic analysis: A critical review of its process and evaluation. West East Journal of Social Sciences-December, 1(1), 39–47.
Bach, P., Robinson, S., Sutherland, C., & Brar, R. (2020). Innovative strategies to support physical distancing among individuals with active addiction. The Lancet. Psychiatry, S2215-0366(20)30231-5. [Enlace]
BOE. (2020). BOE.es – Boletín Oficial del Estado. Sumario del día 14/03/2020. Ministerio de la Presidencia, Relaciones con las Cortes y Memoria Democrática. [Enlace]
Boyle, C.A.; Fox, M.H.; Havercamp, S.M.; Zubler, J. (2020). The public health response to the COVID-19 pandemic for people with disabilities. Disability and Health Journal, 13(3). DOI: [Enlace]
Braun, V., & Clarke, V. (2006). Using thematic analysis in psychology. Qualitative Research in Psychology, 3(2), 77–101. [Enlace]
Busch-Geertsema, V., Culhane, D., & Fitzpatrick, S. (2016). Developing a global framework for conceptualising and measuring homelessness. Habitat International, 55, 124–132. [Enlace]
Calvo, F., Carbonell, X., & Badia, M. (2018). Homelessness and unemployment during the economic recession: The case of the city of Girona. European Scientific Journal, 14(13), 1857–7881. [Enlace]
Calvo, F., Carbonell, X., & Johnsen, S. (2019). Information and communication technologies, e-Health and homelessness: A bibliometric review. Cogent Psychology, 6(1), 1631583. [Enlace]
Canadian Centre on Substance Use and Addiction (2020). Changes Related to COVID-19 in the Illegal Drug Supply and Access to Services, and Resulting Health Harms. Obtenido de [Enlace]
Degnan, A.; Berry, K.; Sweet, D.; Abel, K.; Crossley, N.; Edge, D. (2018). Social networks and symptomatic and functional outcomes in schizophrenia: a systematic review and meta-analysis. Soc Psychiatry Psychiatr Epidemiol, 53, 873–888 (2018). DOI: [Enlace]
España. Constitución Española. Boletín Oficial del Estado de 29 de diciembre de 1978, núm. 311, pp. 29313 – 29424.
Etikan, I. (2016). Comparison of convenience sampling and purposive sampling. American Journal of Theoretical and Applied Statistics, 5(1), 4. [Enlace]
García Domínguez, I. (2019). Aporofobia: una investigación cualitativa al colectivo de personas sin hogar en Salamanca. Ars Iuris Salmanticensis, 7, 25-53. Obtenido de: [Enlace]
Gibbs, G. R. (2007). Analysing qualitative data. In Forum: Qualitative Social Research (Issue 3). Sage Publications.
Gorbalenya, A. E., Baker, S. C., Baric, R. S., de Groot, R. J., Drosten, C., Gulyaeva, A. A., Haagmans, B. L., Lauber, C., Leontovich, A. M., Neuman, B. W., Penzar, D., Perlman, S., Poon, L. L., Samborskiy, D., Sidorov, I. A., Sola, I., & Ziebuhr, J. (2020). Severe acute respiratory syndrome-related coronavirus: The species and its viruses-a statement of the Coronavirus Study Group. BioRxiv, 1–15. [Enlace]
Jenkins, W.D.; Bolinski, R.; Bresett, J.; Van Ham, B.; Fletcher, S.; Walters, S.; Friedman, S.R.; Ezell, J.; Pho, M.; Schneider, J.; Ouellet, L. (2020). COVID-19 During the Opioid Epidemic – Exacerbation of Stigma and Vulnerabilities. The Journal of Rural Health. DOI: [Enlace]
Kozloff, N.; Mulsant, B.H.; Stergiopoulos, V.; Voineskos, A.N. (2020). The COVID-19 Global Pandemic: Implications for People With Schizophrenia and Related Disorders, Schizophrenia Bulletin, 46(4), 752–757. DOI: [Enlace]
Lai, J.; Ma, S.; Wang, Y.; Cai, Z.; Hu, J.; Wei, N.; Wu, J.; Du, H.; Chen, T.; Li, R.; Tan, H.; Kang, L.; Yao, L.; Huang, M.; Wang, H.; Wang, G.; Liu, Z.; Hu, S. (2020). Factors Associated With Mental Health Outcomes Among Health Care Workers Exposed to Coronavirus Disease 2019. JAMA Netw Open, 3(3). [Enlace]
Levitt, H. M., Bamberg, M., Creswell, J. W., Frost, D. M., Josselson, R., & Suárez-Orozco, C. (2018). Journal article reporting standards for qualitative primary, qualitative meta-analytic, and mixed methods research in psychology: The APA publications and communications board task force report. American Psychologist, 73(1), 26–46. [Enlace]
Márquez Sánchez, L.; Lorenzo-Aparicio, A. (2016). Dificultades en la atención a mujeres con hijos y trastorno de adicción, desde una perspectiva de género. Coords. D. Carbonero, Esther Raya, Neus Caparrós, E. Gimeno. Respuestas transdisciplinares en una sociedad global: Aportaciones desde el Trabajo Social. Logroño: Universidad de La Rioja. Obtenido de: [Enlace]
Organización de Naciones Unidas (1948). Declaración Universal de los Derechos Humanos. Disponible en línea: [Enlace]
Patten, S.B. (2017). Homelessness and Mental Health. Canadian journal of psychiatry. Revue canadienne de psychiatrie, 62(7), 440–441. [Enlace]
Ruiz-Pérez, I.; Pastor-Moreno, G. (2020). Medidas de contención de la violencia de género durante la pandemia de COVID-19. Gaceta Sanitaria. DOI: [Enlace]
Roncero, C.; García-Ullán, Ll.; de la Iglesia-Larrad, J.I.; Martín, C.; Andrés, P.; Ojeda, A.; González-Parra, D.; Pérez, J.; Fombellida, C.; Álvarez-Navares, A.; Benito, J.A.; Dutil, V.; Lorenzo, C.; Montejo, A.L. (2020). The response of the mental health network of the Salamanca area to the COVID-19 pandemic: The role of the telemedicine, Psychiatry Research, 291. DOI: [Enlace]
Slat, S.; Thomas, J.; Lagisetty, P. (2020). Coronavirus Disease 2019 and Opioid Use – A Pandemic Within an Epidemic. Jama Health Forum, 1(5):200628–e200628.
The Lancet Psychiatry. (2020). Mental health and COVID-19: change the conversation. DOI: [Enlace]
Tobolowsky, F.A.; Gonzales, E., Self, J.L., Rao, C.Y.; Keating, R.; Marx, G.E.; McMichael, T.M.; Lukoff, M.D.; Duchin, J.S.; Huster, K.; Rauch, J.; McLendon, H.; Hanson, M.; Nichols, D.; Pogosjans, S.; Fagalde, M.; Lenahan, J.; Maier, E.; Whitney, H.; Sugg, N.; Chu, H.; Rogers, J.; Mosites, E.; Kay, M. (2020). COVID-19 Outbreak Among Three Affiliated Homeless Service Sites — King County, Washington. MMWR Morb Mortal Wkly Rep, 69:523–526. DOI: [Enlace]
Tyndall, M. (2020). Safer opioid distribution in response to the COVID-19 pandemic. International Journal of Drug Policy, 102880. [Enlace]
Vardavas, C. I., & Nikitara, K. (2020). COVID-19 and smoking: A systematic review of the evidence. Tobacco induced diseases, 18, 20. [Enlace]
World Health Organization, (2018). WHO Housing and health guidelines. Obtenido de: [Enlace]
Autor de correspondencia, Dr. Fran Calvo. Email: fran.calvo@udg.edu
Pujada de Sant Domènec, 9. 17004, Girona, Teléfono y Fax 972418300.
[1] Se anonimiza el nombre del recurso para preservar la confidencialidad.